
Infective Endocarditis
Prevalence:
Infective endocarditis (IE) accounts for 0.5 to 1 of every 1000 hospital
admissions, excluding postoperative endocarditis.
Pathogenesis:
1. Two factors are important in the pathogenesis of IE: a damaged area of
endothelium and bacteremia, even transient. The presence of structural
abnormalities of the heart or great arteries, with a significant pressure
gradient or turbulence, produces endothelial damage. Such endothelial
damage induces thrombus formation with deposition of sterile clumps
of platelet and fibrin (nonbacterial thrombotic endocarditis), which
provides a nidus for bacteria to adhere and eventually form an infected
vegetation. Platelets and fibrin are deposited over the organisms,
leading to enlargement of the vegetation.
2. Almost all patients who develop IE have a history of congenital or
acquired heart disease. Drug addicts may develop endocarditis in the
absence of known cardiac anomalies
.
3. All congenital heart defects, with the exception of
secundum-type atrial septal defect, predispose to
endocarditis. More frequently encountered defects are
tetralogy of Fallot, ventricular septal defect (VSD), aortic
valve disease, transposition of the great arteries, and
systemic-to-pulmonary artery (PA) shunt. Rheumatic
valvular disease, particularly mitral insufficiency, is
responsible in a small number of patients. Those with a
prosthetic heart valve or prosthetic material in the heart
are at particularly high risk for developing endocarditis.
Patients with mitral valve prolapse (MVP) with mitral
regurgitation (MR) and those with hypertrophic
obstructive cardiomyopathy are also vulnerable to IE.

• 4. Any localized infection (e.g., abscess,
osteomyelitis, pyelonephritis) can seed organisms
into the circulation. Bacteremia frequently results
after dental procedures, especially in children
who have carious teeth or disease of the gingiva.
Bacteremia also occurs with activities such as
chewing or brushing the teeth. Chewing with
diseased teeth or gums may be the most
frequent cause of bacteremia. (Therefore, good
dental hygiene is more important in the
prevention of IE than antibiotic coverage before
dental procedures.)

MICROBIOLOGY:
• α-Hemolytic streptococci (
S. viridans
) are the most common
cause of endocarditis in patients who have had dental
procedures or in those with carious teeth or periodontal
disease.
• . Enterococci are the organisms most often found after
genitourinary or gastrointestinal surgery or instrumentation.
• The organisms most commonly found in postoperative
endocarditis are staphylococci.
• Intravenous drug abusers are at risk for IE caused by
S. aureus
.
• Fungal endocarditis (which has a poor prognosis) may occur in
sick neonates, in patients who are receiving long-term
antibiotic or steroid therapy, or after open-heart surgery.

• IE associated with indwelling vascular catheters, prosthetic
material, and prosthetic valve is frequently caused by
S. aureus
or
coagulase-negative staphylococci.
• Among newborn infants,
S. aureus
, coagulase-negative
staphylococci, and
Candida
species are the most common causes
of IE.
• Culture-negative endocarditis. A diagnosis of culture-negative
endocarditis is made when a patient has clinical and/or
echocardiographic evidence of endocarditis but persistently
negative blood cultures. The most common cause of culture-
negative endocarditis is current or recent antibiotic therapy or
infection with a fastidious organism that grows poorly in vitro.
Fungal endocarditis and IE caused by other rare organisms are rare
causes of culture-negative endocarditis. At times, the diagnosis can
be made only by removal of vegetation (during surgery). In the
United States, about 5% to 7% of cases are culture-negative
endocarditis.
• CLINICAL MANIFESTATIONS
History
1. Most patients have a history of an underlying heart defect.
However, some patients with bicuspid aortic valve may not have
been diagnosed with the defect before the onset of the
endocarditis.
2. A history of a recent dental procedure or tonsillectomy is
occasionally present, but a history of toothache (from dental or
gingival disease) is more frequent than a history of a procedure.
3. Endocarditis is rare in infancy; at this age, it usually follows open-
heart surgery.
4. The onset is usually insidious with prolonged low-grade fever and
somatic complaints, including fatigue, weakness, loss of appetite,
pallor, arthralgia, myalgias, weight loss, and diaphoresis.

Physical Examination
• Heart murmur is universal (100%). The
appearance of a new heart murmur and an
increase in the intensity of an existing murmur are
important.
• Fever is common (80% to 90%). The temperature
fluctuates between 101°F and 103°F (38.3°C and
39.4°C).
• 3. Splenomegaly is common (70%).
1
2
4. Skin manifestations (50%) (either secondary to microembolization
or as an immunologic phenomenon) may be present in the
following forms:
A-Petechiae on the skin, mucous membranes, or conjunctivae are the
most frequent skin lesions.
B-Osler's nodes (tender, pea-sized red nodes at the ends of the
fingers or toes) are rare in children.
C-Janeway's lesions (small, painless, hemorrhagic areas on the palms
or soles) are rare.
D-Splinter hemorrhages (linear hemorrhagic streaks beneath the
nails) are also rare.
5. Embolic or immunologic phenomena in other organs are present in
50% of cases:
A-Pulmonary emboli may occur in patients with VSD, PDA, or a
systemic-to-PA shunt.
B- Seizures and hemiparesis are the result of embolization to the
central nervous system (20%) and are more common with left-sided
defects such as aortic and mitral valve disease or with cyanotic heart
disease.
C-Hematuria and renal failure may occur.
d. Roth's spots (oval, retinal hemorrhages with pale centers located
near the optic disc) occur in less than 5% of patients.

6. Carious teeth or periodontal or gingival disease is frequently
present.
7. Clubbing of fingers in the absence of cyanosis develops rarely in
more chronic cases.
8. Signs of heart failure may be present as a complication of the
infection.
9. The clinical manifestations in a neonate with IE are nonspecific
(respiratory distress, tachycardia) and may be indistinguishable
from septicemia or congestive heart failure (CHF) from other
causes. Embolic phenomena (such as osteomyelitis, meningitis,
pneumonia) are common. There may be neurologic signs and
symptoms (seizures, hemiparesis, apnea).
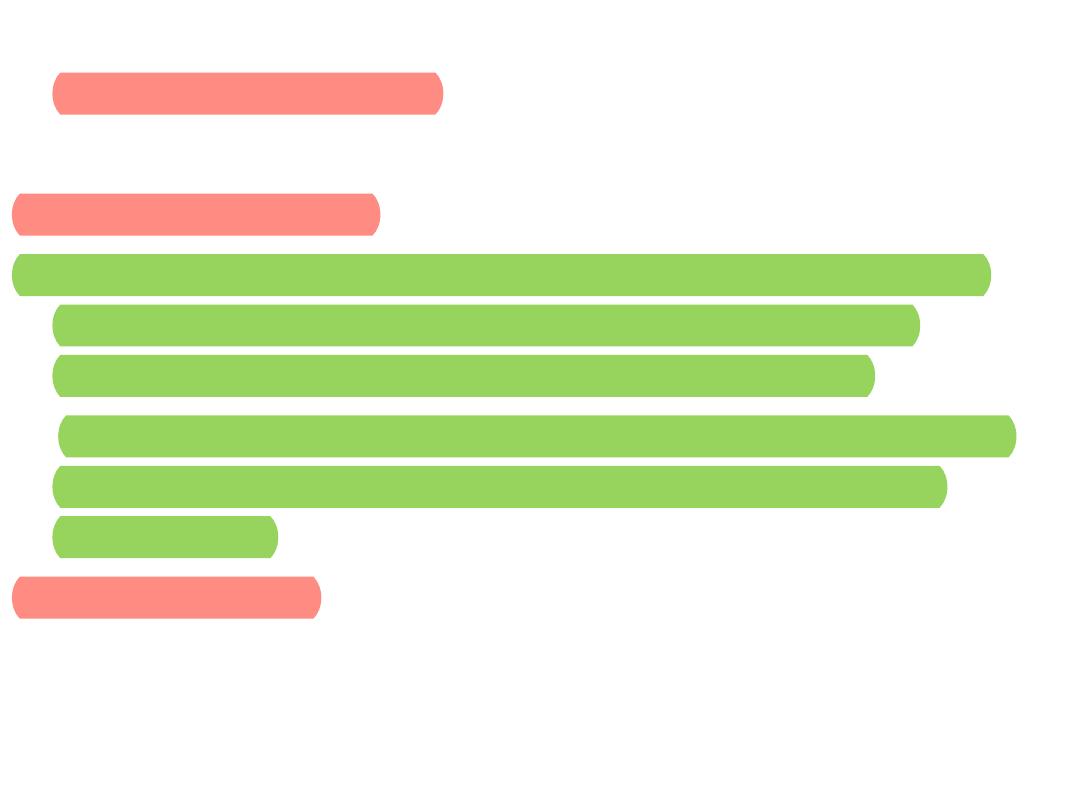
• Definition of infective endocarditis according to the
modified duke criteria
• DEFINITE INFECTIVE ENDOCARDITIS
A. Pathologic criteria
1. Microorganisms demonstrated by culture or histologic
examination of a vegetation, a vegetation that has
embolized, or an intracardiac abscess specimen
or 2. Pathologic lesions; vegetation or intracardiac abscess
confirmed by histologic examination showing active
endocarditis
B. Clinical criteria
1. Two major criteria
2. or One major criterion and three minor criteria
3. or Five minor criteria

• POSSIBLE INFECTIVE ENDOCARDITIS
• One major criterion and one minor criterion
• or Three minor criteria
• Rejected
• Firm alternative diagnosis explaining evidence of
IE
• or 2. Resolution of IE syndrome with antibiotic
therapy for <4 days
• or 3. No pathologic evidence of IE at surgery or
autopsy, with antibiotic therapy for <4 days
• or 4. Does not meet criteria for possible IE as
above
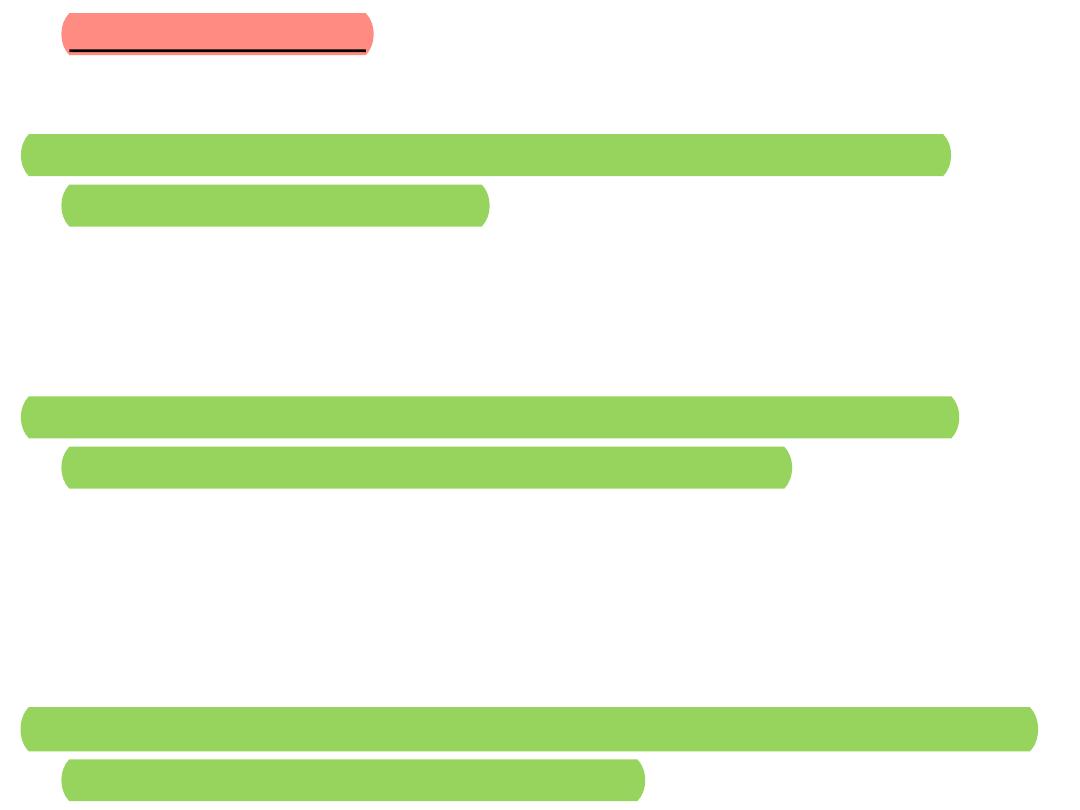
• MAJOR CRITERIA
A. Blood culture positive for IE
1. Typical microorganisms consistent with IE from two
separate blood cultures: viridans streptococci,
Streptococcus bovis
, HACEK group,
Staphylococcus
aureus
, or community-acquired enterococci in the
absence of a primary focus; or
2. Microorganisms consistent with IE from persistently
positive blood cultures defined as follows: at least two
positive cultures of blood samples drawn >12 hours
apart; or all of three or a majority of four separate
cultures of blood (with first and last samples drawn at
least 1 hour apart)
3. Single positive blood culture for
Coxiella burnetii
or anti-
phase 1 IgG antibody titer >1:800

• B. Evidence of endocardial involvement
Echocardiogram positive for IE (TEE recommended
for patients with prosthetic valves, rated at least
“possible IE” by clinical criteria, or complicated IE
[paravalvular abscess]; TTE as first test in other
patients) defined as follows:
• Oscillating intracardiac mass on valve or supporting
structures, in the path of regurgitant jets, or on
implanted material in the absence of an alternative
anatomic explanation; or
• 2. Abscess; or
• 3. New partial dehiscence of prosthetic valve; or
• 4. New valvular regurgitation (worsening or
changing or preexisting murmur not sufficient)
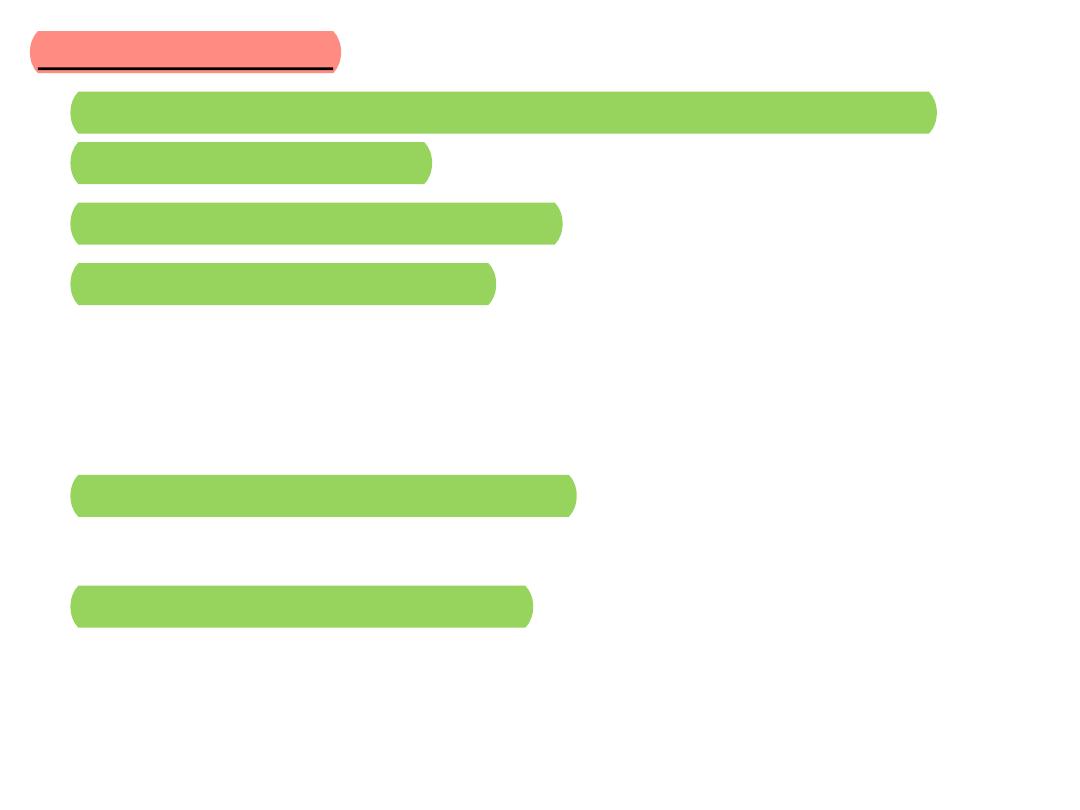
MINOR CRITERIA
• 1. Predisposition, predisposing heart condition, or
injection drug users.
• 2. Fever, temperature >38°C
• 3. Vascular phenomena: major arterial emboli, septic
pulmonary infarcts, mycotic aneurysm, intracranial
hemorrhage, conjunctival hemorrhages, and Janeway's
lesions
• 4. Immunologic phenomena: glomerulonephritis, Osler's
nodes, Roth's spots, and rheumatoid factor
• 5. Microbiologic evidence: positive blood culture but
does not meet a major criterion as noted above or
serologic evidence of active infection with organism
consistent with IE

• MANAGEMENT
1. Blood cultures are indicated for all patients with fever of
unexplained origin and a pathologic heart murmur, a history of
heart disease, or previous endocarditis.
a. Usually, three blood culture samples are drawn by separate
venipunctures over 24 hours, unless the patient is very ill. In 90% of
cases, the causative agent is recovered from the first two cultures.
b. If there is no growth by the second day of incubation, two more
may be obtained. There is no value in obtaining more than five
blood cultures over 2 days unless the patient received prior
antibiotic therapy.
c. It is not necessary to obtain the cultures at any particular phase of
the fever cycle.
d. An adequate volume of blood must be obtained; 1 to 3 mL in infants
and young children and 5 to 7 mL in older children are optimal.
e. Aerobic incubation alone suffices because it is rare for IE to be due
to anaerobic bacteria.
Initial empirical therapy is started with the following
antibiotics while awaiting the results of blood cultures.
a. The usual initial regimen is an antistaphylococcal
semisynthetic penicillin (nafcillin, oxacillin, or methicillin)
and an aminoglycoside (gentamicin). This combination
covers against
S. viridans
,
S. aureus
, and gram-negative
organisms. Some experts add penicillin to the initial
regimen to cover against
S. viridans
, although a
semisynthetic penicillin is usually adequate for initial
therapy.
b. If a methicillin-resistant
S. aureus
is suspected,
vancomycin should be substituted for the semisynthetic
penicillin.
c. Vancomycin can be used in place of penicillin or a
semisynthetic penicillin in penicillin-allergic patients.
The final selection of antibiotics depends on the organism
isolated and the results of an antibiotic sensitivity test.
a. Streptococcal IE
1). In general, native cardiac valve IE caused by a highly
sensitive
S. viridans
can be successfully treated with
intravenous (IV) penicillin (or ceftriaxone given once
daily) for 4 weeks. Alternatively, penicillin, ampicillin or
ceftriaxone combined with gentamicin for 2 weeks may
be used.
2). For IE caused by penicillin-resistant streptococci, 4
weeks of penicillin, ampicillin, or ceftriaxone combined
with gentamicin for the first 2 weeks are recommended.
• b. Staphylococcal endocarditis
• 1). The drug of choice for native valve IE caused by
methicillin-susceptible staphylococci is one of the
semisynthetic β-lactamase-resistant penicillins
(nafcillin, oxacillin, and methicillin) for a minimum
of 6 weeks (with or without gentamicin for the
first 3 to 5 days).
• 2). Patients with methicillin-resistant native valve
IE are treated with vancomycin for 6 weeks (with
or without gentamicin for the first 3 to 5 days).

C. For culture-negative endocarditis,
treatment is directed against staphylococci, streptococci, and the
HACEK organisms using ceftriaxone and gentamicin. When
staphylococcal IE is suspected, nafcillin should be added to the
preceding therapy.
• Patients with prosthetic valve endocarditis should be treated for 6
weeks based on the organism isolated and the results of the
sensitivity test. Operative intervention may be necessary before
the antibiotic therapy is completed if the clinical situation
warrants (such as progressive CHF, significant malfunction of
prosthetic valves, persistently positive blood cultures after 2
weeks of therapy). Bacteriologic relapse after an appropriate
course of therapy also calls for operative intervention.
• Amphotericin B is the most effective agent for most fungal
infections

• PROGNOSIS
The overall recovery rate is 80% to 85%; it is 90% or better for
S. viridans
and
enterococci and about 50% for
Staphylococcus
organisms. Fungal endocarditis is
associated with a very poor outcome.
Prophylaxis
Prosthetic cardiac valve
Previous IE
Congenital heart disease (CHD)
Unrepaired cyanotic CHD, including palliative shunts and conduits
Completely repaired congenital heart defect with prosthetic material or device,
whether placed by surgery or by catheter intervention, during the first 6 months
after
the procedure
Repaired CHD with residual defects at the site or adjacent to the site of a prosthetic
patch or prosthetic device (which inhibit endotheliazation)
Cardiac transplantation recipients who develop cardiac valvulopathy

Prophylactic Regimens for Dental, Oral, Respiratory Tract
Standard general prophylaxis Amoxicillin Children: 50 mg/kg orally 1 hr before
procedure Adults: 2 g orally 1 hr before procedure
Unable to take oral medications
• Ampicillin Children: 50 mg/kg IM or IV within 30 min before procedure Adults: 2
g IM or IV within 30 min before procedure
Allergic to penicillin Clindamycin, or cephalexin or cefadroxil,
or azithromycin or
clarithromycin
• Clindamycin: children, 20 mg/kg; adults, 600 mg orally 1 hr before procedure
• Cephalexin or cefadroxil: children, 50 mg/kg orally; adults, 2 g orally 1 hr before
procedure
• Azithromycin or clarithromycin: children, 15 mg/kg orally; adults, 500 mg orally;
1 hr before procedure
Allergic to penicillin and unable to take oral medications Clindamycin or
cefazolin
• Clindamycin: children, 20 mg/kg IM or IV; adults, 600 mg IM or IV within 30 min
before procedure
• Cefazolin: children, 25 mg/kg IM or IV; adults, 1 g IM or IV within 30 min before
procedure
