

Antigenicity Causes Immune Reactions of Blood
When mismatched blood
transfusions
from one person to another were first attempted,
immediate
or
delayed agglutination and hemolysis
of the red blood cells often occurred.
the bloods of
different
people have different antigenic and immune
properties
, so that
antibodies
in the plasma of one blood will
react
with antigens on the surfaces of the red
cells of another blood type.
At least
30
commonly occurring antigens and
hundreds
of other rare antigens, each of
which can at times
cause
antigen-antibody reactions,
Two
particular groups of antigens are much more likely than the others to cause blood
transfusion reactions. They are the O-A-B system of antigens and the Rh system.
O-A-B Blood Types
A and B Antigens—Agglutinogens
Two antigens—type A and type B—occur on the surfaces of the red blood cells in a large
proportion of human beings. also called
agglutinogens
because they often
cause
blood
cell agglutination
.
Major
O-A-B Blood Types
. the blood is normally classified into four major O-A-B blood
types, depending on the
presence or absence
of the two agglutinogens, the A and B
agglutinogens.
When
neither A
or
B
agglutinogen is present, the blood is
type O
.
When only type
A
agglutinogen is present, the blood is
type A
.
When only type
B
agglutinogen is present, the blood is
type B
.
When both
A
and
B
agglutinogens are present, the blood is
type AB
.
Genetic
Determination
of
the
Agglutinogens
.
Two
genes, one on each of two paired
chromosomes, determine the O-A-B blood type. The type O gene is
functionless
.
The six possible
combinations
of genes are OO, OA, OB, AA, BB, and AB. These
combinations of genes are known as the
genotypes
, and each person is one of the six
genotypes.
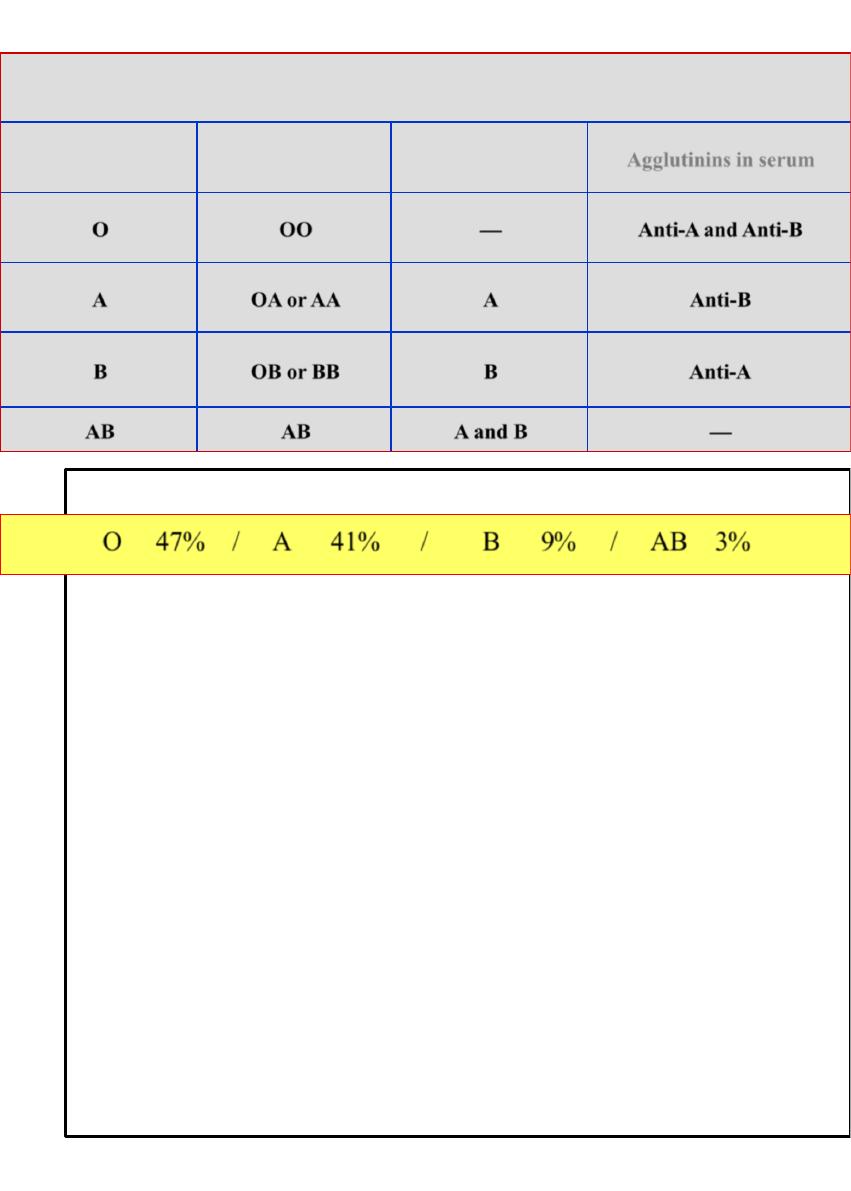
Blood Types with Their Genotypes and Their constituent
Blood Types
Genotypes
Agglutinogens
Agglutinins in serum
O
OO
—
Anti-A and Anti-B
A
OA or AA
A
Anti-B
B
OB or BB
B
Anti-A
AB
AB
A and B
—
Relative Frequencies of the Different Blood Types.
Agglutinins (antibodies)
When type A agglutinogen is
not
present
in a person’s red blood cells, antibodies known
as
anti-A
agglutinins
develop in the plasma. Also, when type B agglutinogen is
not
present
in the red blood cells, antibodies known as
anti-B agglutinins
develop in the
plasma.
type
O
blood, contain no agglutinogens, so they contain both anti-A and anti-B
agglutinins;
type
A
blood contains type A agglutinogens and anti-B agglutinins; type
B
blood contains
type B agglutinogens and anti-A agglutinins. Finally, type
AB
blood contains both A and B
agglutinogens but no agglutinins.
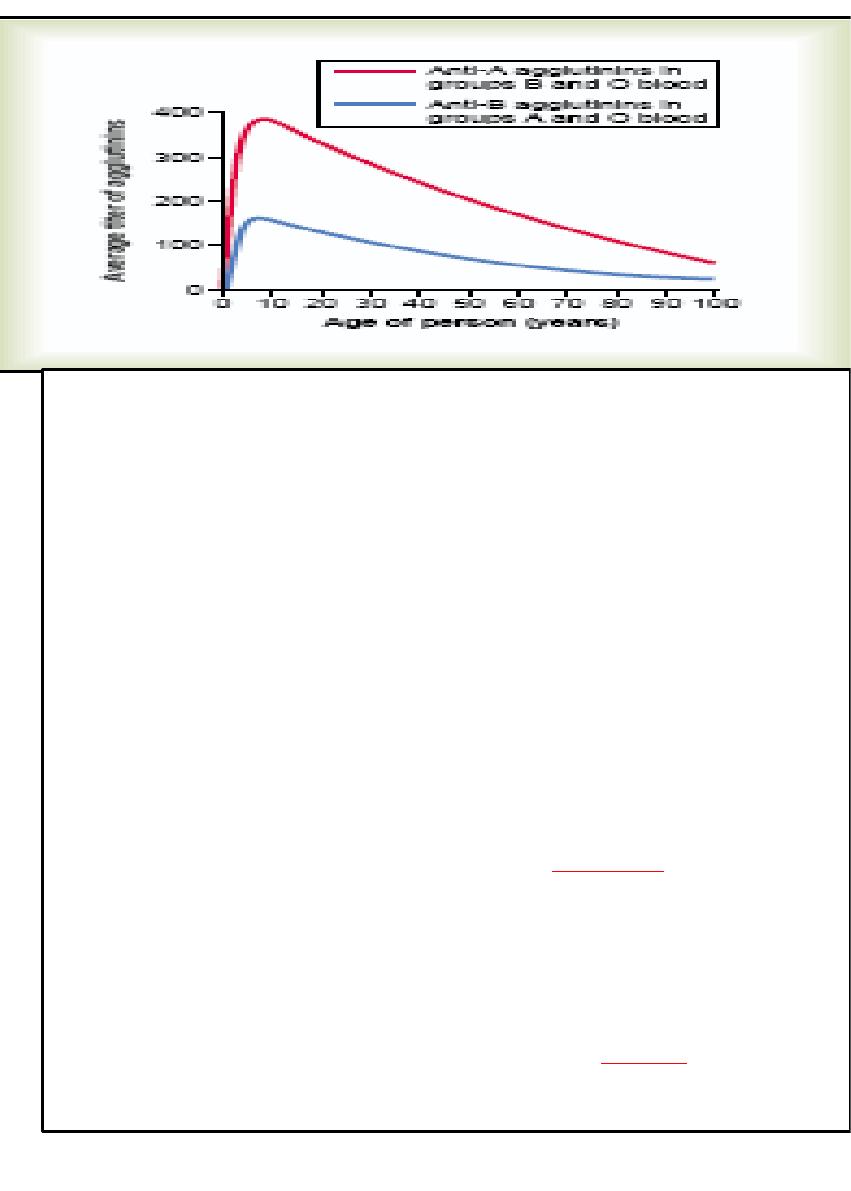
Titer of the Agglutinins at Different Ages
. Immediately after birth, the quantity of
agglutinins in the plasma is almost
zero. Two to 8 months
after birth, an infant begins to
produce agglutinins
Origin of Agglutinins in the Plasma.
The agglutinins are
gamma
globulins, as are almost all antibodies, and they
are
produced
by the same bone marrow and lymph gland cells that produce antibodies
to any other antigens. Most of them are
IgM and
IgG
immunoglobulin molecules.
O 47% / A 41% / B 9% / AB 3%
•
small
amounts
of type A and B antigens enter the body in
food,
in
bacteria
, and in other
ways; these substances initiate the development of the anti-A and anti-B agglutinins.
1.
Agglutination Process In Transfusion Reactions
When bloods are
mismatched
so that anti-A or anti-B plasma agglutinins are
mixed
with red blood cells that contain A or B agglutinogens, respectively, the red cells
agglutinate
as a result of the agglutinins’ attaching themselves to the red blood
cells.
Because the agglutinins have two
binding sites
(IgG type) or 10 binding sites (IgM type), a
single agglutinin can attach to two or more red blood cells at the same time. This
causes the cells to clump, which is the process of “
agglutination
.”
Then these clumps
plug
small
blood
vessels throughout the circulatory system, either
physical
distortion of the cells or attack by
phagocytic
white blood cells destroys the
membranes of the agglutinated cells,
releasing hemoglobin into the plasma, which is called “
hemolysis
” of the red blood
cells; During
hours to days
.

2.
Acute Hemolysis Occurs in Some Transfusion Reactions.
Sometimes, when recipient and donor bloods are
mismatched
, immediate
hemolysis
of red cells occurs in the circulating blood. In this case, the antibodies cause
lysis of the red blood cells by
activating
the complement system
, which
releases
proteolytic
enzymes (the
lytic complex
) that rupture the cell
membranes
.
Immediate
intravascular
hemolysis is far
less
common than agglutination followed
by
delayed
hemolysis, because there have to be a
high
titer of antibodies for
lysis to occur, and an
IgM
antibodies are required; these antibodies are called
hemolysins
.
•
Blood Typing
•
Before giving a
transfusion
to a person, it is necessary to determine the blood
type of the recipient’s blood and the blood type of the donor blood so that the
bloods can be appropriately matched. This is called
blood typing
and
blood
matching
,
and these are performed in the following way:
•
The
red
blood
cells
are
mixed
with anti-A agglutinin and another portion with
anti-B agglutinin. the mixtures are observed under a
microscope
. If the red blood
cells have become clumped— that is, “agglutinated”—one knows that an
antibody-antigen reaction has resulted.
•
Rh Blood Types
•
the Rh blood type system is also important when transfusing blood. The major
difference
between the O-A-B system and the Rh system is the following:
•
In the O-A-B system, the plasma agglutinins responsible for causing
agglutination in transfusion reactions develop
spontaneously
, whereas in the Rh
system, spontaneous agglutinins
almost
never
occur.

Characteristics of Rh Transfusion Reactions.
If an Rh-negative person
has never before
been exposed to Rh-positive
blood, transfusion of Rh-positive blood into that person will likely cause
no immediate
reaction.
However, anti-Rh antibodies can develop in sufficient quantities during the next
2 to 4
weeks to cause agglutination of those transfused cells that are still circulating in the
blood. These cells are then
hemolyzed
by the tissue macrophage system. Thus, a
delayed
transfusion reaction occurs, although it is usually mild.
On subsequent transfusion of Rh-positive blood into the same person, who is now already
immunized against the Rh factor, the transfusion reaction is greatly enhanced and can
be immediate
and as
severe
as a transfusion reaction caused by mismatched type A or
B blood.
Erythroblastosis Fetalis (“Hemolytic Disease of the Newborn”)
Erythroblastosis fetalis
is a disease of the fetus and
newborn
child characterized by
agglutination
and
phagocytosis
of the fetus’s red blood cells. In most instances of
erythroblastosis fetalis, the
mother
is Rh negative and the father Rh positive. The baby
has
inherited
the Rh-positive antigen from the father, and the mother develops anti-Rh
agglutinins from exposure to the fetus’s Rh antigen. In turn, the mother’s agglutinins
diffuse
through the placenta into the fetus and cause red blood cell agglutination.
Incidence of the Disease
. An Rh-negative mother having her
first
Rh-positive child
usually does not develop sufficient anti-Rh agglutinins to cause any harm.
However,
about
3 per cent of second
Rh-positive babies exhibit some signs of
erythroblastosis fetalis; about
10
per
cent
of third babies exhibit the disease; and
the incidence rises progressively with subsequent pregnancies.

•
Effect of the Mother’s Antibodies on the Fetus
. After anti- Rh antibodies have formed in
the mother, they
diffuse
slowly through the placental membrane into the fetus’s blood.
There they cause
agglutination
of the fetus’s blood. The agglutinated red blood cells
subsequently
hemolyze
, releasing hemoglobin into the blood. The fetus’s macrophages
then convert the hemoglobin into bilirubin, which causes the baby’s skin to become
yellow (
jaundiced
). The antibodies can also attack and damage other cells of the body.
•
Clinical Picture of Erythroblastosis
. The
jaundiced
, erythroblastotic newborn baby is
usually
anemic
at birth, and the anti-Rh agglutinins from the mother usually
circulate
in
the infant’s blood for another
1 to 2 months after
birth, destroying more and more red
blood cells.
•
The
hematopoietic
tissues
of the infant attempt to
replace
the hemolyzed red blood cells.
The
liver
and
spleen
become greatly enlarged and produce red blood cells in the same
manner that they normally do during the middle of gestation. Because of the rapid
production of red cells, many early forms of red blood cells, including many
nucleated
blastic forms, are passed from the baby’s bone marrow into the circulatory system, and
it is because of the presence of these nucleated blastic red blood cells that the disease is
called
erythroblastosis fetalis
.
•
Although the severe anemia of erythroblastosis fetalis is usually the cause of death,
many children who barely survive the anemia exhibit permanent mental impairment or
damage to
motor
areas of the brain because of precipitation of bilirubin in the neuronal
cells, causing destruction of many cells , a condition called
kernicterus
.
•
Prevention of Erythroblastosis Fetalis
by anti-D antibody .
•
administered to the expectant mother at
28 to 30 weeks
of gestation.
•
the effect of anti-D antibody is to
inhibit antigen-induced B lymphocyte
antibody
production in the expectant mother. also attaches to D-antigen sites on Rh-positive
fetal
red blood cells
that may cross the placenta and enter the circulation of the expectant
mother, thereby interfering with the immune response to the D antigen.

•
Transfusion Reactions Resulting from Mismatched Blood Types
•
all transfusion reactions eventually cause either
immediate
hemolysis resulting from
hemolysins or
delayed
hemolysis resulting from phagocytosis of agglutinated cells.
•
The
hemoglobin
released from the red cells is then converted by the phagocytes into
bilirubin
and later excreted in the bile by the liver.
Acute Kidney Shutdown After Transfusion Reactions
.
begins within a
few minutes to few hours
.
Result
from three causes:
•
First
, the antigen-antibody reaction of the transfusion reaction
releases toxic
substances
from the hemolyzing blood that cause powerful renal
vasoconstriction
.
•
Second
,
loss
of circulating red cells and production of
toxic
substances from the
hemolyzed cells and from the immune reaction, often causes
circulatory shock
.
•
Third
, the hemoglobin
precipitates
and blocks many of the kidney tubules
Quiz :-
How many types of hemolysis could occur at mismatched blood transfusion and which
one is the most common and why?
Quiz :-
What are the characteristics of RH transfusion reactions
Quiz :-
Write the blood types with their Genotypes and their constituent (agglutinogens and
agglutinins)
