
`
1
Lec.1
Pediatrics
6
th
stage
Tutorial
د.دمحم خضر
Management of Acute Diarrhoea in Children
Welcome to the module on Management of Acute Diarrhoea
(AD) in Children!
Diarrhoeal disease remains a leading cause of morbidity and mortality
amongst children in low and middle income countries.
Most deaths result from the associated shock, dehydration and
electrolyte imbalance.
In malnutrition, the risk of AD, its complications and mortality are
increased.
How to use this module
• This module aims to address deficiencies in the management of
AD and dehydration in children that we identified during a clinical
audit.
• We suggest that you start with the learning objectives and try to
keep these in mind as you go through the module slide by slide, in
order and at your own pace.
• Print-out the diarrhoea
Write your answers to
the questions (Q1, Q2 etc.) on the sheet as best you can before
looking at the answers.
• Repeat the module until you have achieved a mark of >20 (>80%).
• You should research any issues that you are unsure about. Look in
your textbooks, access the on-line resources indicated at the end
of the module and discuss with your peers and teachers.

`
2
• Finally, enjoy your learning! We hope that this module will be
enjoyable to study and complement your learning about AD from
other sources.
Learning Outcomes
By the end of this module, you should be
competent in the management of acute
diarrhoea / dehydration.
In particular you should be able to:
1. Describe when to use oral and parenteral fluids and what
solutions to use
2. Identify the malnourished child and adjust management
accordingly
3. Describe when antibiotic treatment is indicated and the adverse
effects of the overuse of antibiotics
4. Describe the use of zinc in AD
Definition of AD
• There is a wide range of normal stool patterns in children which
makes the precise definition of AD difficult
• According to the World Health Organization (WHO), AD is the
passage of loose* or watery stools, three times or more in a 24
hour period for upto14 days
• In the breastfed infant, the diagnosis is based on a change in usual
stool frequency and consistency as reported by the mother
• AD must be differentiated from persistent diarrhoea which is of
>14 days duration and may begin acutely. Typically, this occurs in
association with malnutrition and/or HIV infection and may be
complicated by dehydration

`
3
*Takes the shape of the container
The burden of diarrhoeal disease
• Despite the fact that diarrhoea can be prevented, about 2 billion
cases of diarrhoea occur globally every year in children under 5
years
• About 2 million child deaths occur due to diarrhoea every year
• More than 80% of these deaths are in Africa and South Asia
• Diarrhoea is the third most common cause of death (see diagram)
• In Nigeria, diarrhoea causes 151,700 deaths of children under five
every year,* the second highest rate in the world after India
* UNICEF/WHO, Diarrhoea: Why children are still
dying and what can be done, 2009
Causes and risk factors for AD
• Microbial, host and environmental factors interact to cause AD
• Click on the boxes to find out more
• Host factors
Host factors
Biological factors increase susceptibility to AD
• Age: The incidence of AD peaks at around age 6-11 months,
remains high through 24 months and then decreases
• Failure to get immunised against rotavirus
• Failure of measles vaccination; measles predisposes to diarrhoea
by damage to the intestinal epithelium and immune suppression
• Malnutrition is associated with an increased incidence, severity
and duration of diarrhoea

`
4
•
Behavioral factors increase the risk of AD
• Not breastfeeding exclusively for 6 months
• Using infant feeding bottles: they easily become contaminated
with diarrhoea pathogens and are difficult to clean
• Not washing hands after defecation, handling faeces or before
handling food
Environmental factors
These include:
• Seasonality:The incidence of AD has seasonal variation in many
regions
o In temperate climates, viral diarrhoea peaks during winter
whereas bacterial diarhoea occurs more frequently during
the warm season
o In tropical areas, viral and bacterial diarrhoeal occur
throughout the year with increased frequency during drier,
cooler months.
• Poor domestic and environmental sanitation especially unsafe
water
• Poverty
Common causes of AD
• More than 20 viruses, bacteria and parasites have been associated
with acute diarhoea
• Worldwide, rotavirus is the commonest cause of severe
dehydrating diarrhoea causing 0.6 million deaths annually, 90% of
which occur in developing countries
• The incidence of specific pathogens varies between developed
and developing countries

`
5
• In developed countries, about 40% of AD cases are due to
rotavirus and only 10-20% are of bacterial origin while in
developing countries, 50-60% are caused by bacteria while 15-
25% are due to rotavirus
Other viral agents
• Enteric adenoviruses
• Astrovirus
• Human calciviruses (norovirus and sapovirus)
Bacteria
• E. coli (EAEC, EPEC, EIEC)
• Shigella spp
• Staphylococcus spp
• Salmonella spp
• Yersinia enterocolitica
• Campylobacter jejuni
• Vibrio cholera
Parasites
• Entamoeba histolitica
• Girdia lamblia
• Cryptosporidium
• Trichuris trichuria
• Strongyloides stercoralis
Clinical types of AD
• There are 2 main clinical types of AD

`
6
• Each is a reflection of the underlying pathology and altered
physiology
Q1
Write “T” or “F” on the answer sheet. When you have completed all 5
questions, click on each box and mark your answers.
a) The incidence of AD is highest in the age group 6-11 months
b) Acute diarrhoea is of duration less than 14 days
c) Rotavirus is a more common cause of diarrhoea in developing
countries than bacterial pathogens
d) Undernutrition is a major risk factor for persistent diarrhoea
e) The largest proportion of deaths from diarrhoea occur in East Asia
Answer to Q1a
• This statement is True.
• The incidence of diarrhoea is highest in age group 6-11 months.
This is likely to be associated with declining levels of antibodies
acquired from the mother, lack of active immunity in the infant

`
7
and the introduction of complementary foods that may be
contaminated with diarrhoeal pathogens.
• This statement is True
• Diarrhoea that begins acutely and lasts less than 14 days is called
acute diarrhoea
• Diarrhoea lasting longer than 14 days is persistent diarrhoea
• This statement is False
• Bacterial pathogens cause most cases of diarrhoea in developing
countries
• Bacteria are responsible for 50-60% of cases of AD while rotavirus
is responsible for 15-25% cases
• This statement is True.
• Undernourished children are at higher risk of suffering more
frequent, severe and prolonged episodes of diarrhoea
• This statement is False
• East Asia and Pacific, South Asia and Africa are home to 9%, 38%
and 46% respectively of child deaths from diarrhoea
• The rest of the world contributes only 7%
Clinical scenarios
• You will now work through a series of cases of AD
• You will learn how to assess and manage children according to the
latest WHO guidelines
• Start with scenario A. Try to answer the questions yourself before
clicking on the answers
Scenario A
Assessment and management of shock

`
8
This 2 year old child was
rushed into the emergency
room. She had AD and had
become very unwell.
Q2. How would you proceed?
Write down your answer before moving to the next slide!
Emergency Triage Assessment and Treatment (ETAT)
Q2. The first thing to do is ETAT,
which involves assessment of “ABC”
A: Airway
B: Breathing
C: Circulation
– Temperature of the extremeties
– Capillary refill time (CRT)
– Radial pulse: rate, volume

`
9
Findings in this child:
A: Airway – the airway was patent
B: Breathing; respiratory rate was 36 breaths/minute and there was no
dyspnoea
C: Circulation
– The hands felt cold
– CRT: 5 seconds
– Radial pulse
• rate: 160/minute
• volume: thready
– Q3. Is this child in shock?
– Write down you answers and then go to the next slide
Q3. Yes. In a child with cold hands, either one of the following signs
identifies shock:
– Weak and fast pulse
– Capillary refill time (CRT): longer than 3 seconds (normal is
1-2 secs)
Both signs are present in this child; the child should receive appropriate
fluid
regimen for shock as follows:
1. Secure intravenous access and draw blood for emergency laboratory
investigations
2. Attach Ringers lactate or normal saline and infuse 20ml/kg as rapidly
as possible (within 30-60 minutes)

`
11
3. Reassess the child after first infusion. If no improvement, repeat
20ml/kg as soon as possible and reassess again
4. This regimen can be repeated up to a maximum of four times during
which a provisional diagnosis must have been established *
5. If there is improvement at any stage, give 70ml/kg of Ringers lactate
solution or normal saline over
- 5 hours in children less than 12 months
- 2 1/2
hours (150 mins) in children aged 12 months to 5 years
*It is critical to reassess and re-classify dehydration before each IV
bolus to prevent fluid overload
Important! Commence on ORS solution as soon as child can drink
Scenario B
Clinical assessment of dehydration
This 2 year old child presented
with AD. She did not have features
of shock or SAM but was assessed to have severe dehydration.
Q4. List the 4 clinical signs recommended for classifying a child as
severely dehydrated
Write down your answers and then go to the next slide

`
11
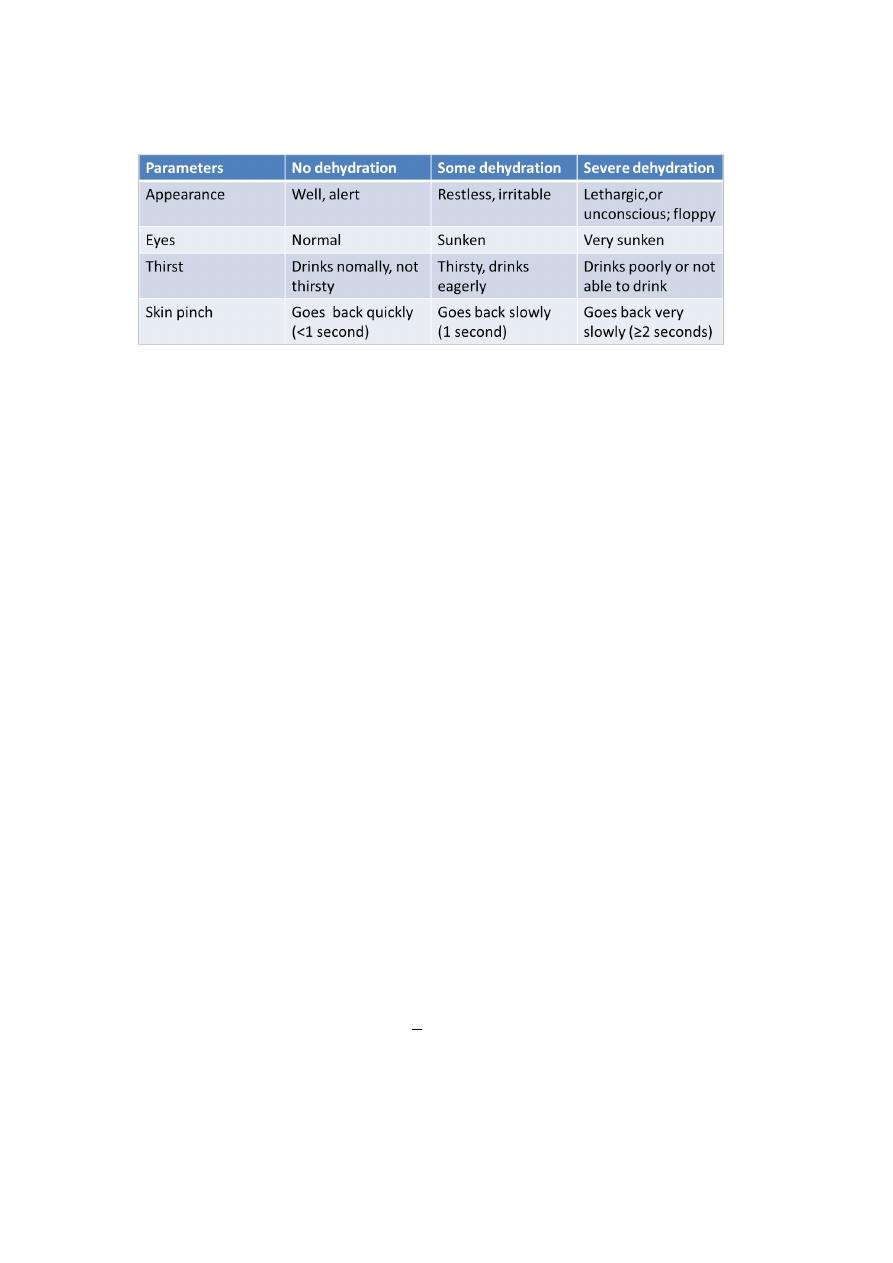
Answer: Q4
The diagnosis of severe dehydration is based on two or more of the
following clinical signs:
1. Lethargy or unconsciousness
2. Sunken eyes
3. Unable to drink or drinks poorly
4. Skin pinch goes back very slowly (>2 seconds)
5. Other symptoms and signs of dehydration includes absence of
tears, sunken fontanelle in young infants, cold extremities and
reduced urinary output
6. Assessment of the degree of dehydration is very important
because it determines the appropriate rehydration regimen
7. WHO guidelines for the assessment of dehydration classifies
patients into those with no dehydration, some dehydration and
severe dehydration
`
12
WHO guideline for the classification of dehydration
There are other established guidelines. Click here to see details
In the management of a 2 year old with severe dehydration
Q5: what is the appropriate route for fluid administration?
Q6: what is the most approriate fluid to give?
Q7: what volume of fluid and over how long?
Write down your answer and then go to the next slide
Other guidelines used to assess dehydration due to AD
• National Institute for Health and Clinical Excellence guidelines
(NICE/UK)
• ESPGHAN guidelines
These classify patients into
o minimal or no dehydration
o mild to moderate dehydration
o severe dehydration
o AAP guideline classifies patients as mild (3-5%), moderate
(6-9%) and severe (>10%) dehydration
• Various scoring systems (Fortini et al., Gorelick et al.) proposed
for assessment of child with dehydration, but there is limited
evidence to support their use particularly in developing countries
`
13
Treatment of severe dehydration
Q5: Children with severe dehydration require rapid IV rehydration
followed by oral rehydration therapy
Q6: For IV rehydration, Ringer’s lactate (also called Hartmann’s solution)
is recommended. If not available, normal saline can be used
Q7: Give 100ml/kg of fluid as shown below:
Age
First, give 30ml/kg in:
Then, give 70ml/kg
in:
< 12 months old
1 hour
a
5 hours
≥12 months old
30 minutes
a
2
1
/2 hours
a
Repeat if the radial pulse is still very weak or not detectable
Scenario C
Clinical assessment of dehydration
A mother brought her 2 year old male child to the hospital because of
AD. On examination, he was irritable and his skin pinch goes back slowly
(1 second)
Q8: Write down your assessment of this child’s hydration status
Q9: List 2 other key clinical signs consistent with this degree of
dehydration
Write down your answer and then go to the next slide
Answers: Scenario C

`
14
Q8: This child has some dehydration
Q9: The key signs consistent with some dehydration are any 2 or more of
the following:
– Restlessness/irritability
– Thirsty and drinks eagerly
– Sunken eyes
– Skin pinch goes back slowly (1 second)
– Q10
Write “T” or “F” on the answer sheet. When you have completed
both questions, click on the box and mark your answers.
– In the management of some dehydration, decide on whether each
of the following statements is true or false. Then click on the
square to see the answer.
– 10a. Rehydration with IV fluid and thereafter commenced on ORS
– 10b. Treatment with ORS is appropriate
Answer: Q10a
This statement is False. The appropriate treatment is use of oral
rehydration fluid. IV infusion is only recommended for children with
shock or severe dehydration. Even when a child with some dehydration
can not tolerate oral fluids, it is advisable to give oral fluids through a
nasogastric tube.
This statement is True. WHO/UNICEF recommends the new improved
oral rehydration solution which has reduced concentration of sodium
and glucose (LO-ORS). LO-ORS reduces the risk of hypertonicity, reduces
stool output, shortens the duration of diarrhoea and reduces the need
for intravenous fluids.
– Give the child 75ml/kg of ORS in the first 4 hours

`
15
– Show the mother how to give ORS solution, a teaspoonful
every 1-2 minutes for child under 2 years
– If the child vomits, wait 10 minutes, then resume giving ORS
solution more slowly
– Monitor the child to be sure child is taking ORS solution
– Check child’s eyelids; if they become puffy, stop ORS
solution
– Reassess the child after 4 hours, checking for signs of
dehydration
– Teach the mother how to prepare ORS solution at home
– Advise on breastfeeding, for those still breastfeeding, and
adequate feeding
– If no dehydration, teach the mother the rules of home
treatment
Scenario D
A child with bloody diarrhoea
A child was brought to the emergency room because of bloody
diarrhoea of 3 days duration with associated vomiting and fever.
When examined, there were no signs of dehydration or SAM.
Q11: What it is the most likely diagnosis in this child?
Q12: How will you treat?
Write down your answers and then move to the next slide
Scenario D
A child with bloody diarrhoea

`
16
A child was brought to the emergency room because of bloody
diarrhoea of 3 days duration with associated vomiting and fever.
When examined, there were no signs of dehydration or SAM.
Q11: What it is the most likely diagnosis in this child?
Q12: How will you treat?
Write down your answers and then move to the next slide
Answers: Scenario DQ11:
• This child has acute bloody diarrhoea also called dysentery
• Most episodes are due to Shigella spp
• The diagnostic signs of dysentery are frequent loose stools with
visible red blood
• Other findings in the history or on examination may include
– Abdominal pain
– Fever
– Convulsions
– Lethargy
– Dehydration
– Rectal prolapse
Q12:
All children with severe dysentery require antibiotic treatment for 5
days
– Give an oal antibiotic to which most strains of shigella in
your localiity are sensitive
– Examples of antibiotics to which shigella strains can be
sensitive are ciprofloxacin and other fluoroquinolones

`
17
Also manage any dehydration
Ensure breastfeeding is continued for childen still breastfeeding and
normal diet for older childen
Follow-up the child
Scenario E
Clinical assessment of dehydration
This 2 year old male child was brought to the
Children’s emergency room with diarrhoea for 6 days. He had angular
stomatitis, peri-anal ulceration, weighed 7.0 kg and the MUAC was 10.2
cm.
His hands were cold, pulse weak and fast and skin pinch went back very
slowly. However, he appeared to be fully conscious and was not
lethargic.
The resident doctor gave 140ml of normal saline by rapid IV infusion but
his condition deteriorated.
Q13: What important condition needs to be recognised in this child?
Q14: Was the doctor’s management correct?
Q15: List 2 pathophysiological mechanisms in this condition that affect
fluid management.
Answer: scenario E - Fluid management in children with SAM
Q13: The child has severe acute malnutrition: SAM
Q14: No. Dehydration is difficult to diagnose in SAM and it is often over
diagnosed. The doctor’s choice of IV normal saline, amount of fluid and
rapidity of given IV fluid were all incorrect and may have caused the
child’s deterioration
Q15: The pathophysiological mechanisms that affect fluid management
are:

`
18
• Although plasma sodium may be very low, total body sodium is
often increased due to
– increased sodium inside cells
– additional sodium in extracellular fluid if there is nutritional
oedema
– reduced excretion of sodium by the kidneys
• Cardiac function is impaired in SAM
This explains why treatment with IV fluids can result in death from
sodium overload and heart failure.
• The correct management is reduced sodium oral rehydration fluid
(ORF; e.g. ReSoMal) given by mouth or naso-gastric tube if
necessary. The volume and rate of ORF are much less for
malnourished than well-nourished children (see next slide)
IV fluids should be used only to treat shock in children with SAM who
are also lethargic or have lost consciousness!
Fluid management in children with SAM
For childen with SAM, diarrhoea, signs of shock, lethargy or unconscious,
WHO recommends:
• Insert an IV line and draw blood for emergency laboratory
investigations
• Give IV fluid 15ml/kg over 1 hour
• The IV fluid of choice (in order of preference) according to
availability are:
– Ringers lactate with 5% dextrose
– Half-nomal saline with 5% dextrose
– Half-strength Darows solution with 5% dextrose
– Ringers lactate

`
19
• Monitor pulse and breathing rate at the start and every 5-10
minutes
• If there is improvement (pulse and respiratoy rate fall), repeat IV
fluid 15ml/kg over 1 hour
• Then switch to oral or nasogastric rehydration with Resomal
100ml/kg for 10 hours
• Note the differences in management in SAM and well nourished
children
• If the child deteriorates during the IV rehydration (breathing
increases by 5 breath/min or pulse by 15 beats/min), stop the
infusion because IV fluid can worsen the child’s condition
End of clinical scenarios
Assessment of nutritional status
• Assessment of nutritional status is important in children with
diarhoeal disease to identify those with severe acute malnutrition
(SAM)
• This is because abnormal physiological processes in SAM markedly
affect the distribution of sodium and therefore directly affect
clinical management
• In patients with SAM, although plasma sodium may be very low,
total body sodium is often increased due to:
– increased sodium inside cells as a result of decrease activity
of sodium pumps
– additional sodium in extracellular fluid if there is nutritional
oedema
– reduced excretion of sodium by the kidneys
Methods of nutritional assessment

`
21
Nutritional assessment can be done by:
• Looking for visible signs of severe wasting such as muscle wasting
and reduced subcutaneous fat
• Looking for other signs of malnutrition: angular stomatitis,
conjuctival and palmar pallor, sparse and brittle hair, hypo- and
hyperpigmentation of the skin
• Looking for nutritional oedema (pitting oedema of both feet)
• Use of anthropometry such as Weight-for-Height z-score (WHZ; < -
3.0) or Mid-Upper Arm Circumference (MUAC < 11.5cm in children
aged 6-60 months)
MUAC: recommended for nutritional assessment in dehydration
• MUAC is widely used in community screening of malnutrition
because it is easy to perform, accurate and quick
• MUAC is measured using Shakir’s strip or an inelastic tape
measure placed on the upper arm midway between acromion
process and olecranon
• Dehydration reduces weight; MUAC was less affected by
dehydration than WFLz score in a recent study*
Mid-Upper Arm Circumference (MUAC):
• <115mm: SAM
• 110 - 124mm: Moderate Acute Malnutrition (MAM)
• 125 - 135mm: risk of acute malnutrition
• >135mm: child well nourished
Laboratory investigations
AD is usually self-limiting and investigations to identify the infectious
agent are

`
21
not required
A. Indications for stool microscopy, culture and sensitivity
• Blood and mucus in the stool
• High fever
• Suspected septicaemic illness
• Diagnosis of AD is uncertain
B. Indications for measurement of Urea and Electrolytes
• Severe dehydration or shock
• Children on IV fluid
• Children with severe malnutrition
• Suspected cases of hypernatreamic dehydration
Rational use of antibiotics
• Even though bacterial pathogens are the commonest cause of AD
in developing countries, there should be cautious and rational use
of antibiotics to discourage development of microbial resistance,
avoid side effects and reduce cost
• Antibiotics should be used for:
– Severe invasive bacterial diarrhoea eg Shigellosis
– Cholera
– Girdiasis
– Suspected or proven sepsis
– Immunocompromised children
Antibiotics are contraindicated in:
• E. coli 0157: H7 because they increase the risk of Haemolytic
Uraemic syndrome (HUS)

`
22
• Uncomplicated salmonella enteritis because they prolong
bacteria shedding
Zinc and diarrhoea
• Zinc deficiency is common in developing countries and zinc is lost
during diarrhoea
• Zinc deficiency is associated with impaired electrolyte and water
absorption, decreased brush border enzyme activity and impaired
cellular and humoral immunity
• Treatment with zinc reduces the duration and severity of AD and
also reduces the frequency of further episodes during the
subsequent 2-3 months
• WHO recommends that children from developing countries with
diarrhoea be given zinc for 10-14 days
– 10mg daily for children <6 months
– 20 mg daily for children >6 months
How can we prevent diarrhoeal disease?
This involves intervention at two levels:
• Primary prevention (to reduce disease transmission)
– Rotavirus and measles vaccines
– Handwashing with soap
– Providing adequate and safe drinking water
– Environmental sanitation
• Secondary prevention (to reduce disease severity)
– Promote breastfeeding
– Vitamin A supplementation
– Treatment of episodes of AD with zinc

`
23
